循環器専門医による診察/治療
当院は日本循環器学会認定の循環器専門医による心臓疾患(虚血性心疾患)、心不全、不整脈の診察/治療が可能です。
心疾患かな!?とご不安がある方は、当院にて適切な検査と診断を行い、手術や大きな検査が必要であれば地域の基幹病院にご紹介します。その後当院で手術の経過などを確認し、薬物治療および心臓リハビリテーションといった包括的な心疾患管理を行っていくことができます。
今まで基幹病院で心疾患手術を行っておりましたが、墨医院では開業医の立場で心疾患に悩む患者さんに終身寄り添ってサポートができればと考えております。
以下の説明をお読みになり、心疾患かな!?と心配なかた、すでに心疾患と診断されているけれどより専門的な話を聞きたいという方は是非当院にご相談ください。
そもそも…循環器内科って??
心臓は全身に血液を循環させるポンプの役割を担っています。
血液は全身の臓器に酸素や栄養を乗せて届けるとともに、全身の臓器から不要な老廃物などを乗せて運びます。体の中の血液の循環にかかわる心臓や血管を循環器と呼んでいます。
循環器内科は、体の中の血液を循環させる心臓や血管が、正しく働かなくなる疾患を対象としています。
具体的には虚血性心疾患(心筋梗塞や狭心症)、心不全、不整脈、高血圧、動脈疾患、静脈疾患などになります。
生命が絶えるまで拍動を続ける心臓は、血液循環の要として重要な役目を果たしているため、循環器疾患は急激に進行し、命にかかわることが特徴です。
病状が悪化して手遅れになることが無いよう、心臓に異変を感じられた方は、お早めに循環器内科を受診してください。
当院は内科のなかでも循環器内科を専門にした医師が診察を行っておりますので、
- 心エコー図検査(超音波エコーを使って心臓の動きを確認します)
- 心電図(健康診断で良く行われるもので心臓の波形をチェックします)
- 負荷心電図(運動の負荷をかけることにより心電図が変化しないかチェックします。狭心症の診断に用います。)
- ホルター心電図(24時間連続で心電図を記録できる機械です。)
- 4時間血圧計(24時間繰り返し血圧を測定して血圧の一日の日内変動をチェックします。)
など各種検査が可能です。
問診/診察の上必要な検査をご案内いたします。
循環器疾患の主な症状です。心当たりはありませんか??

- 胸の辺りに痛みが発生する
- 胸が締め付けられる
- 胸部に違和感が起こる
- ウォーキングや、軽い運動にも関わらず、胸が苦しくなる
- 動悸が治まらない
- 脈が乱れたり、飛んだりする
- 横になっていても、息が苦しくなる
- 持久力が続かなくなる
- たびたび気を失う
- 手足や顔面、首などがむくむ
など
※今までに体験したことの無い激しい頭痛、胸の痛み、吐き気、嘔吐などが生じたときは重篤な疾患の可能性があります。一刻を争いますので、そういった場合は急いで救急車を呼ぶようにして下さい。
循環器内科で扱う主な疾患
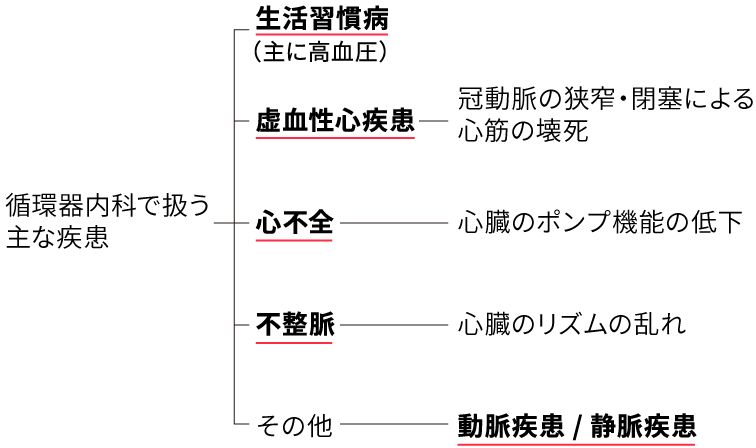
虚血性心疾患

全身に血液を循環させるポンプの役割を担っている心臓は酸素不足に対して弱い臓器です。
虚血性心疾患は、心筋(心臓の筋肉)に酸素を供給している血管である冠動脈(心臓に栄養を送っている血管)の狭窄や閉塞が起こり、心筋への血流が不足したり、途絶えてしまったりする病気です。
急性心筋梗塞
原因
冠動脈が詰まって血流が途絶え、心臓の筋肉に酸素が供給されなくなり、心筋の急激な壊死が起きている状態が心筋梗塞です。
症状
激しい胸の痛み、重い感じ、呼吸困難、冷汗、嘔吐、失神、血圧低下などの症状が現れ、すぐに治療を開始しないと命に関わります。
※今まで経験したことがないような胸の痛み、締め付け感で冷汗を伴うみぞおち~左肩や首に拡がる痛みは心筋梗塞の疑いが強いため救急車を呼ぶようにしてください。
但し、高齢者(特に女性)や糖尿病患者では胸痛を自覚しないこともあり、なんとなく元気が無い様子や吐き気などが主な症状であったりすることから、見落とされることも少なくないので、要注意です。対応の遅れが重大な転機につながるため様子がおかしいと感じられれば早急にご相談ください。
※心筋梗塞は早期の治療が生命に直結する疾患のため、当院で診断がついた場合は適切な初期対応を行いながら救急病院への転院搬送を進めます。転院搬送後はカテーテル検査などを行い早期に血流を再開させる治療を行います。
狭心症
原因
冠動脈に狭窄を生じて心筋への血流が低下している状態を狭心症といいます。
運動時など心筋の血液需要が増加した際に、胸痛や息切れといった症状が強くでることが多い疾患です。
症状
症状の強さは狭窄の程度や部位によって異なります。
労作時のみの症状であれば緊急性はありませんが、胸の痛みなどの症状が強くなってきている場合や、痛みの頻度が増加傾向にある場合、安静時にも症状が出始めた場合は、早期の治療が望ましい可能性があり、早期に基幹病院への紹介をすることがあります。
治療法
根本的な治療をする場合は、基幹病院にてカテーテルを用いて狭窄した血管自体を広げる経皮的血行再建術(ステント留置など)を行います。治療後は再発・再狭窄予防のための薬物治療や生活習慣の管理をしっかりと行っていきます。
軽度の狭心症の治療では、かかりつけ医の指導のもと、狭窄の原因となっているプラーク(血管内部に張りついた脂肪などの塊)を安定化させる薬、心筋の負担をとる薬、血液をサラサラにする薬などを使って、心筋への血流を維持しながら心筋梗塞への進展を防ぎ、心臓の機能を維持することが大切となります。
心不全
原因

何らかの原因で心臓のポンプ機能(収縮、弛緩機能)が低下し、全身の組織に十分な血液を送り出せなくなった状態のことを心不全といいます。
心不全になる原因は心筋梗塞・不整脈・弁膜症など多くのものがあります。
症状
代表的なものは両足のむくみ(浮腫)と、動いた時の息切れです。
心臓が全身にうまく血液を送り出せないため全身の臓器に酸素や栄養が行き届かず、息切れ、疲れやすさ、だるさ、動悸などを覚えることが多くなります。
さらに血液の流れが滞ってくると肺や肝臓、全身に血液がうっ滞してうっ血、浮腫を起こします。
このうっ血が高度な状態となると、息切れがひどくなったり、座っていると楽だが横になると息が苦しいというような症状が出現してきます。(心不全に特徴的な症状で起坐呼吸といいます。)
息切れが強く、安静時や軽い労作でも息切れが出るような状態は一刻を争う状況ですので可能な限り速やかに適切な対処をしなければ命に関わることがあります。
従って、息切れや軽いむくみの症状程度の段階で相談いただくことをお勧めいたします。
また、心不全には症状の進行度合いで4つの段階があります。
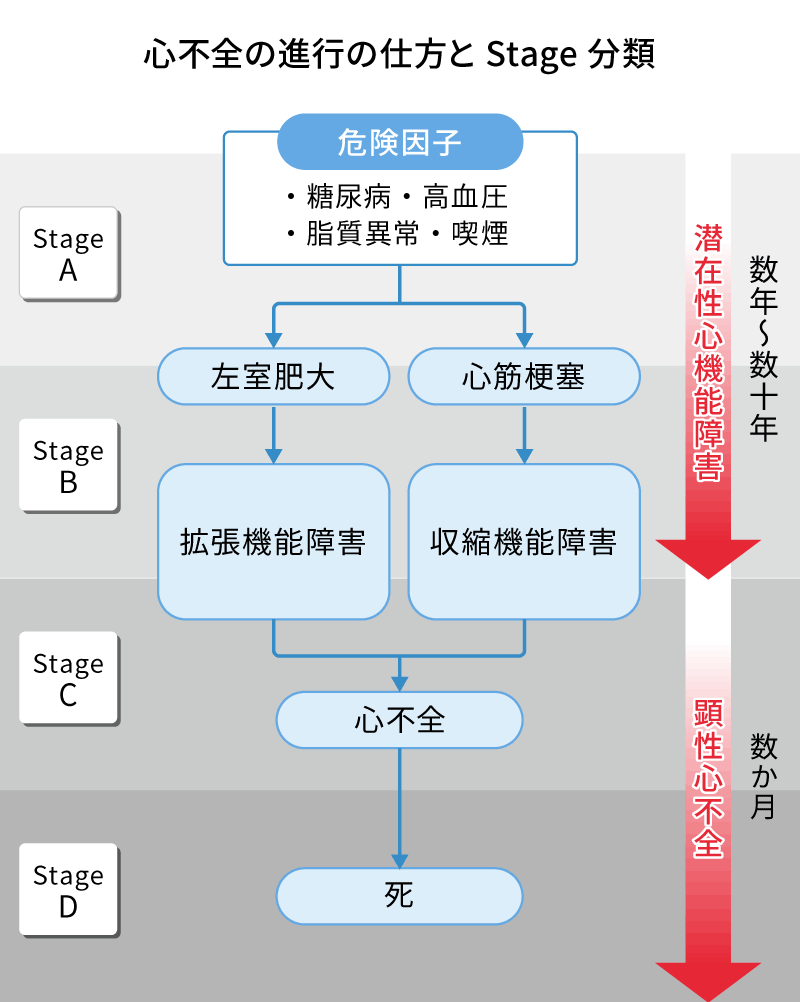
- Stage
A - 高血圧や糖尿病といった心不全のリスクがある段階
- Stage
B - 虚血性心疾患や弁膜症など心臓に異常はあるけれど心不全の症状が出ていない段階
- Stage
C - 心不全の症状が出始めてしまった段階(息切れ、むくみなど)
- Stage
D - 薬物治療にも関わらず心不全の症状がコントロールできなくなってしまった段階
尚、現在日本における心不全患者数は推計120万人とされており、高齢化に伴い年々増加傾向にあります。
心不全は進行性の病気で、ひとたび心不全を発症してしまうと悪くなったりよくなったりを繰り返して徐々に状態が悪くなります。1年以内の再入院率は26%、1年以内の死亡率は23%と概算されており(2015年概数)、症状を起こしてからの経過は非常に悪い病気とされています。
治療法
心不全の症状が出始めてしまったStage Cの段階からの治療では遅いと言われているため、より症状の軽いStage AやBの段階から適切な心不全治療をすることが望ましいです。
当院では問診、診察を行った後に心エコー、心電図、レントゲン、採血など行い原因の精査を行います。そのなかでより専門的なカテーテル検査などを行わないと原因が特定できないとなった場合は基幹病院での精密検査を行っていただいたのち、当院にて投薬治療を行っていくこともあります。
いずれにせよ、それぞれのStageに応じて適切な薬物治療は異なりますので、状況を見ながら循環器内科専門医による薬剤選択やきめ細やかな投薬量の調整で、状態を維持し、再増悪をいかにコントロールするかが大変重要です。
近年、以前は治療不可能であった症例でも、新しい薬や治療法ができて治療可能となったものがありますので、心疾患の症状にお悩みの方がいらっしゃいましたら、ご相談ください。
また、当院では心疾患に対して包括的な管理を行うため薬物治療以外にも心臓リハビリテーションを行っています。
心不全治療においては薬物療法以外にも心臓の機能を維持するためのリハビリテーションが勧められています。
心臓リハビリテーションには狭心症や心筋梗塞などの虚血性心疾患の再発予防や心不全患者さんの寿命を延ばしたり、生活の質を上げる報告が多々あります。
リハビリテーションを通して身体機能を高めたり、自覚症状が楽になって自宅で生活を送りやすくなったり、さらには心不全による再入院を減らして寿命を延伸する効果が期待できます。
不整脈

心臓は1日に約10万回規則正しく動いています。この規則正しく動いている心臓のリズムが乱れてしまうのが不整脈です。大きく分けて3つの種類があります。
- 脈自体が速くなる不整脈(頻脈)
- 脈自体が遅くなる不整脈(徐脈)
- 脈が不規則でバラバラになる不整脈
原因
- 加齢によるもの
- 生まれつきの体質によるもの
- 冠動脈疾患や弁膜症など心臓に異常をきたしたために起きてくるもの、
- 甲状腺疾患(バセドウ病)や電解質異常など他の臓器の異常によって起きてくるもの
などがあります。
症状
- 胸がドキドキする動悸
- ふらつき
- めまい
- 失神
- 易疲労感
- 息切れなど
不整脈は種類によって緊急で対処が必要なものがあります。不整脈の発作時に心電図を記録できるとその時点で診断がつきます。症状が持続している際はその時点での来院ください。
脈の正常は年齢にもよりますが50~100回/分です。ご自宅の血圧計で血圧を測定いただき、脈拍数がこの正常値から外れることが多ければ一度相談いただくことをお勧めします。また、手首の親指側で脈を触知いただき、脈が乱れているようであれば脈拍数に関係なく早期の受診をお勧めします。
また、症状がない人でもホルター心電図という24時間心電図を継続して測定する機械でチェックすると軽度の異常がよく見つかる非常にありふれた疾患です。
しかしながら、上記の通り危険なタイプの不整脈を見逃すと重大な転機につながりますのである程度のご年齢のかたは一度検査を行うことをおすすめします。
- 脈が速くなる不整脈(頻脈性不整脈)
- 例)心房細動/粗動、発作性上室性頻拍、心房頻拍、心室頻拍、WPW症候群など
脈が速過ぎると状態悪化するリスクがあるため、早期の診断/治療が望ましいです。(まずは脈拍のコントロールを行います。)
カテーテル治療が可能なタイプの不整脈が多いので不整脈のタイプを当院で診断ののちカテーテル治療が可能な基幹病院に紹介をします。
心房細動は脳梗塞のハイリスク疾患ですので血液サラサラ薬が必要な可能性があります。(脳梗塞のリスク評価の上、治療開始します。) - 脈が遅くなる不整脈(徐脈性不整脈)
- 例)洞不全症候群、房室ブロックなど
ふらつきや失神などが出現することがあります。症状がなく、血圧などが安定している場合は緊急を要しません。使用している薬の副作用や電解質の異常などが原因の可能性があるので確認を行います。原因が特になく不整脈が出てしまっていた場合はペースメーカーの植え込みが必要となることが多いです。 - 脈がバラバラになる不整脈
- 例)心房細動、上室性期外収縮、心室性期外収縮など
ホルター心電図(24時間心電図)を行い、不整脈の頻度を確認します。頻度が多ければ心臓の機能に影響を与えることがありますので治療(薬物治療/カテーテル治療)を行います。
心房細動は脳梗塞のハイリスクの疾患ですので血液サラサラ薬が必要な可能性があります。
治療法
不整脈は、年齢や腎臓/肝臓の機能、心臓の機能など全身の状況によって、使ってはいけない薬があったり、薬の副作用で別の不整脈を起こしてしまったり、心不全発症の引き金となってしまうことがあります。
また、不整脈の種類によってはカテーテルでの治療が可能であり早期に正確な診断しないと治療のチャンスを逃してしまうこともあります。(不整脈が長年続くと心臓の筋肉が不整脈に慣れてしまい(変性)治療がうまくいかなくなる場合があります。)
難しい病気ですので少なくとも初期評価/初期治療に関しては専門医が対応すべき疾患と考えております。
動悸、ふらつき/めまい、失神、脈がバラバラなど不整脈を疑う症状があれば循環器専門医の当院へ是非ご相談ください。
ペースメーカー外来について
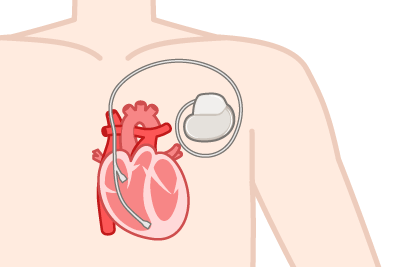
不整脈で心臓が正しく動かなくなってしまった場合に機械を使って心臓を刺激することにより心臓を規則正しく動くように調整する機械がペースメーカーです。
機械が正しく作動しないと不整脈の症状が再度出てしまい、危険ですので定期的なチェックが必要となります。
従来、植え込みを行った大きな病院でペースメーカーの定期チェックが一般的でしたが、当院ではペースメーカーの定期チェックを実施しております。(予約制)
遠方の基幹病院を受診することなく身近な“かかりつけ医”で普段の慢性疾患の治療と併せてペースメーカーの管理ができることは高齢の患者さんや忙しい患者さんにとってのメリットは大きいと考えます。
また、長年ペースメーカーが働くと心臓の収縮力が落ちてしまうケースがあるため当院ではそのチェックに関しても定期的な実施を心がけております。
動脈疾患、静脈疾患
血管疾患に関しても診断/治療を行っております。
下肢の血管エコーや脈波検査(ABI)など当院で確認することができます。また、治療としては薬物治療と併用して運動療法(リハビリ)が実施可能です。
